Тамифлю и вакцины против гриппа: больше вреда, чем пользы?
Оуэн Дайер напоминает, что мы потратили миллиарды долларов США на лекарство, которое приносит больше вреда, чем пользы [1]. То же самое можно сказать и о вакцинах против гриппа. Мы так часто слышим о жизненной важности прививок от гриппа, что будет неприятным сюрпризом узнать, что они повышают риск других заболеваний, вызываемых риновирусами, коронавирусами, респираторно-синцитиальными вирусами, вирусами парагриппа, аденовирусами, метапневмовирусами и энтеровирусами. Это было обнаружено по крайней мере в двух исследованиях, не получивших должного внимания со стороны органов здравоохранения. Когортное исследование здоровых детей в Австралии показало, что сезонная прививка от гриппа удваивает риски негриппозных вирусных инфекций, а в целом вакцина увеличивала риски всех острых респираторных вирусных инфекций (ОРВИ), включая грипп, на 73% [2, таблица 2]. Рандомизированное плацебо-контролируемое исследование среди детей Гонконга показало, что прививка от гриппа увеличивает риски негриппозных ОРВИ почти в пять раз, а вместе с гриппом — в три раза [3, таблица 3]. Насколько мне известно, эти оценки нигде не были опубликованы в явном виде. Их нет в аннотациях статей, поэтому вам придётся обратиться непосредственно к таблицам и посмотреть на числа.
Что происходит? Года за годом нам говорят, что вакцины против гриппа эффективны на 60%... на 30%... на 45%... и т. д. Означает ли это, что они предотвращают значительную часть всех ОРВИ? Нет, эти оценки основаны на нерандомизированных исследованиях, известных как «тест-отрицательные исследования типа случай–контроль», которые рассматривают только грипп и не делают попыток учесть 200 с лишним других респираторных вирусов ⟨см. [4, 5]⟩. Более того, они не пытаются изучить побочные эффекты вакцин, такие как судороги, нарколепсию, синдром Гийена–Барре или глазореспираторный синдром ⟨описания см. например в бюллетене ВОЗ [6]⟩.
Как вакцины против гриппа могут повышать риск других инфекций? Возможны как минимум два механизма. Во-первых, они вероятно изменяют нашу иммунную систему, повышая восприимчивость к другим инфекциям, что наблюдалось, например, при использовании адсорбированной коклюшно-дифтерийно-столбнячной (АКДС) и других вакцин [7]. Во-вторых, существует явление «вирусной интерференции», когда одна вирусная инфекция стимулирует врождённую иммунную систему для обеспечения временной и неспецифической защиты от других вирусов. Предотвращая заражение гриппом, вакцина может предотвратить и этот неожиданный, но полезный побочный эффект. В статье Коулинга эта возможность обсуждается довольно подробно [3]. Недавнее исследование популяционной динамики вирусов показало, что по крайней мере грипп А предотвращает последующие риновирусные инфекции, а грипп В — аденовирусные [8].
В настоящее время в США вакцинация против сезонного гриппа рекомендуется ежегодно для всего населения (за исключением младенцев до 6 месяцев). Важно понимать, что эта политика была введена без опоры на результаты рандомизированных контролируемых исследований безопасности и эффективности вакцин. Когда задумывалась рутинная вакцинация здоровых детей раннего возраста, некоторые эксперты в области педиатрии и инфекционных заболеваний выступали с предупреждениями. В частности, Кеннет Макинтош в 2000 году призывал к проведению многолетних многоцентровых рандомизированных экспериментов [9]. Он открыто выражал беспокойство, что риски ежегодной вакцинации могут перевесить её пользу. Двадцать лет спустя мы должны спросить: «Какой вред наносят ежегодные прививки от гриппа? Где находится баланс между рисками и пользой?».
Одной из нерешённых проблем является влияние сезонных прививок от гриппа на популяционный иммунитет. Люди, перенесшие грипп, могут иметь впоследствии более широкую и длительную защиту против целого ряда вирусов гриппа. Первые инфекции у детей могли бы обеспечить такую защиту — феномен, известный как «импринтинг» ⟨«первичный антигенный грех»⟩ — но вакцинация лишает их этой возможности. Кроме того, защита взрослых, всё ещё несущих в себе этот «отпечаток детства», может быть подорвана сезонной вакцинацией. Такое наблюдалось у людей среднего возраста во время эпидемии гриппа A(H3N2) в Канаде в 2018/2019 году; вакцинированные почти в пять раз чаще заболевали от одного из вариантов вируса A(H3N2), по сравнению с невакцинированными [10]. Что мы делаем с популяционным иммунитетом при массовой ежегодной вакцинации от гриппа? Становятся ли наши эпидемии более мягкими или более тяжёлыми? Какое влияние окажут годы применения сезонных вакцин на следующую пандемию? Помните пандемию свиного гриппа 2009 года? В Квебеке риск тяжёлой болезни прогрессивно возрастал с ростом количества прививок, сделанных в предыдущие годы, и у привитых пять раз за пять лет он был в три раза выше, чем у не привитых [11].
В США типичным элементом агитации, призывающей делать ежегодные прививки от гриппа, являются математические оценки смертности от гриппа, предоставляемые Центрами по контролю и профилактике заболеваний ⟨CDC⟩. Начиная с сезона 2010–2011 годов эти оценки составляют от 12000 до 79000 смертей каждый сезон. Эти числа намного выше фактических, зафиксированных в свидетельствах о смерти или в системе наблюдения за гриппом по результатам лабораторных тестов. Пока мы ждём более точных оценок, не праздным будет вопрос, что мы увидим, если уделим другим респираторным вирусам такое же внимания, какое уделяем гриппу. Если, как это обнаружено в упомянутых выше исследованиях, вакцины против гриппа повышают общий риск ОРВИ, то увеличивается ли смертность от ОРВИ? От Тамифлю и вакцин против гриппа больше вреда, чем пользы?
Источники
-
Dyer O. “What did we learn from Tamiflu?” («Чему нас научил Тамифлю?»), BMJ, 2020, 368:m626.
См. также более полную статью — Gupta Y. K., et al. “The Tamiflu fiasco and lessons learnt” («Фиаско Тамифлю и извлечённые уроки»), Indian journal of pharmacology, 2015, 47(1):11–16.
-
Kelly H., et al. “Vaccine Effectiveness Against Laboratory-confirmed Influenza in Healthy Young Children: A Case-Control Study” («Эффективность вакцины против лабораторно подтвержденного гриппа у здоровых детей младшего возраста: когортное исследование»), The Pediatric infectious disease journal, 2011, 30(2):107–111.
Отношение шансов близко к отношению рисков (вероятностей), когда последние малы. Шансы негриппозных инфекций у привитых \(90/24=3{,}75\) в 2,13 раза больше, чем у не привитых \((171-90)/(70-24)=81/46=1{,}76\) (синий прямоугольник). Авторы обращают на это внимание, но фактор вакцины отвергают как биологически невероятный. Если к инфекциям добавить грипп (красный прямоугольник, \(171+48\) и \(90+14\)), то получится 1,73, то есть на 73% больше:
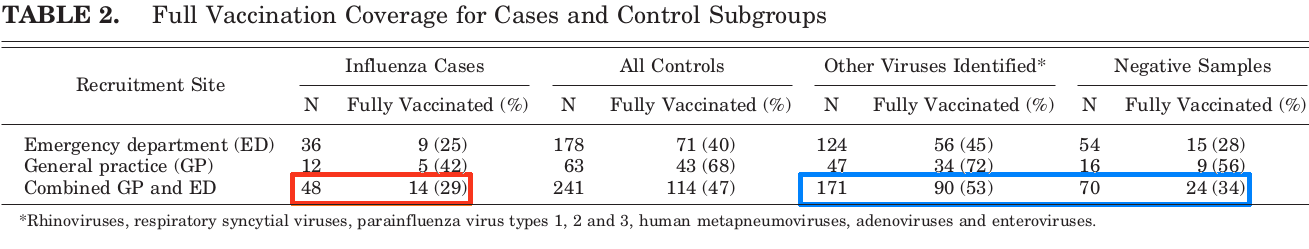
-
Cowling B. J., et al. “Increased Risk of Noninfluenza Respiratory Virus Infections Associated With Receipt of Inactivated Influenza Vaccine” («Повышенный риск негриппозных респираторных вирусных инфекций, связанный с прививкой инактивированной вакциной против гриппа»), Clinical Infectious Diseases, 2012, 54(12):1778–1783.
Отношение шансов близко к отношению рисков (вероятностей), когда последние малы. Шансы негриппозных инфекций у привитых \(20/19=1{,}053\) в 4,91 раза больше, чем у не привитых \(3/14=0{,}214\) (синие прямоугольники). Если к инфекциям добавить грипп (красные прямоугольники, \(20+3+3\) и \(3+0+3\)), то получится 3,19 (в оригинале 3,17):
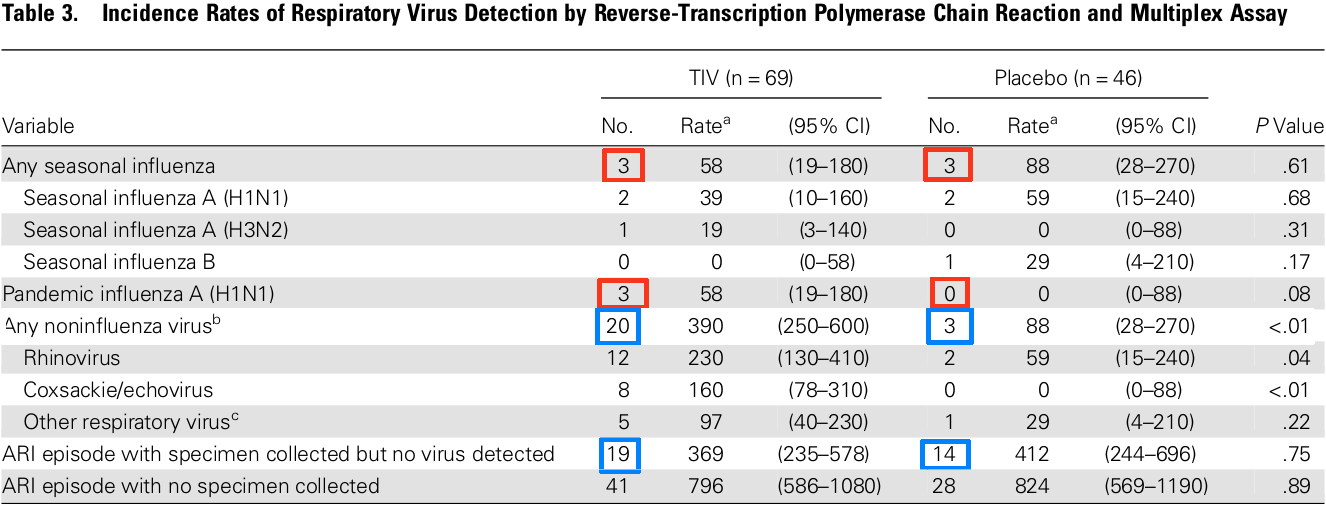
-
Sullivan S. G., et al. “Theoretical Basis of the Test-Negative Study Design for Assessment of Influenza Vaccine Effectiveness” («Теоретические основы тест-отрицательных исследований эффективности вакцин против гриппа»), American Journal of Epidemiology, 2016, 184(5):345–353.
Из выводов: «Тест-отрицательные исследования имеют те же недостатки, что и традиционные обсервационные исследования; их влияние на оценки эффективности вакцин не известно; главные достоинства — высокая скорость и низкая стоимость».
-
Shi M., et al. “A comparison of the test-negative and the traditional case-control study designs for estimation of influenza vaccine effectiveness under nonrandom vaccination” («Сравнение тест-отрицательных и традиционных исследования типа случай–контроль для оценки эффективности вакцин против гриппа при неслучайной вакцинации»), BMC Infectious Diseases, 2017, 17:757.
Из выводов: «Тест-отрицательные исследования дают достоверную оценку эффективности вакцин против гриппа, если эти вакцины не влияют на вероятность других ОРВИ и на вероятность обращения к врачу».
-
«Гриппозная вакцина: наблюдаемый уровень поствакцинальных реакций (2012 г.)», Бюллетень ВОЗ, июль 2012.
-
Benn C. S., et al. “A small jab — a big effect: nonspecific immunomodulation by vaccines” («Большой эффект маленького укола: неспецифическая иммуномодуляция после прививок»), Trends in Immunology, 2013, 34(9):431–439.
Выдержка из заключения: «Неспецифические эффекты вакцин отвергались или игнорировались, поскольку их трудно объяснить с биологической точки зрения. Однако эти эффекты проявляются в рандомизированных контролируемых экспериментах и заслуживают дальнейших исследований. Эпидемиологические данные подтверждаются новыми свидетельствами того, что вакцины вызывают перекрестную реактивность и тренируют врождённую иммунную системы, и что эти эффекты могут быть как полезными, так и вредными. По нашему мнению, необходимо начать более системное и непредвзятое изучение влияния вакцин, чтобы понять как именно иммунная система обучается и как можно оптимизировать её обучение для повышения общего иммунитета и снижения заболеваемости».
-
Nickbakhsh S., et al. “Virus–virus interactions impact the population dynamics of influenza and the common cold” («Взаимодействие вирусов влияет на популяционную динамику гриппа и простуды»), Proceedings of the National Academy of Sciences, 2019, 116(52):27142–27150.
-
McIntosh K., Lieu T. “Is it time to give influenza vaccine to healthy infants?” («Пора ли прививать от гриппа здоровых детей?»), The New England Journal of Medicine, 2000, 342:275–276.
-
Skowronski D. M., et al. “Paradoxical clade- and age-specific vaccine effectiveness during the 2018/19 influenza A(H3N2) epidemic in Canada: potential imprint-regulated effect of vaccine (I-REV)” («Парадоксальная зависимость эффективности вакцины от варианта вируса и возраста человека во время эпидемии гриппа A(H3N2) в Канаде в 2018/2019 году: потенциальный импринтинг от вакцины»), Eurosurveillance, 2019, 24(46):1900585.
-
Skowronski D. M., et al. “Association between the 2008–09 Seasonal Influenza Vaccine and Pandemic H1N1 Illness during Spring–Summer 2009: Four Observational Studies from Canada” («Связь между сезонной вакциной против гриппа 2008–2009 годов и заболеваемостью пандемическим гриппом H1N1 в период весны–лета 2009 года: четыре обсервационных исследования в Канаде»), PLOS Medicine, 2010, 7(4):e1000258.